Okulistyka
Zobacz pełną ofertę Dietla 19
Profesjonalny zespół okulistów, którzy doświadczenie zawodowe i naukowe zdobyli w Klinice Okulistyki w Krakowie i ośrodkach zagranicznych pozwoli Państwu cieszyć się dobrym widzeniem przez wiele lat.
Specjaliści:
- dr n. med. Izabella Karska-Basta
- dr n. med. Piotr Oleksy
- lek. med. Weronika Płutniak
- lek. med. Anna Leśniak
- lek. med. Katarzyna Żuber-Łaskawiec
- lek. med. Magdalena Dębicka-Kumela
- lek. med. Michał Chrząszcz
- lek. med. Weronika Pociej-Marciak
- lek. med. Lucyna Kolar
- dr n. med. Monika Gedliczka
- lek. med. Konrad Duda
-
Badanie dorośli i dzieci
Nawet gdy świetnie widzisz, warto okresowo najlepiej raz do roku udać się do okulisty i zrobić badania kontrolne wzroku. Są różne powodu dla których decydujemy się odwiedzic gabinet okulistyczny. Jeżeli z upływem lat „mamy zbyt krótkie ręce”, aby przeczytać drobny druk, wystarczą wystarczą najczęściej odpowiednio dobrane okulary. Inaczej jest wtedy, gdy oczy zaczynają chorować lub na ich kondycję wpływają schorzenia ogólnoustrojowe, np. cukrzyca czy miażdżyca. Bez względu jednak na powód wizyty zawsze powinno być wykonane pełne badanie okulistyczne, poszerzone w razie konieczności o badania specjalistyczne. Wiele schorzeń okulistycznych nie boli i możemy nie być świadomi, że choroba podstępnie się rozwija, aż będzie zbyt późno by uratować nasz wzrok.
Badania wykonywane w naszym gabinecie:
- Angiografia Fluoresceinowa,
- OCT – tomografia siatkówki i nerwu wzrokowego
- badanie ostrości wzroku,
- diagnostykę zespołu suchego oka,
- badanie drożności dróg łzowych,
- sondowanie dróg łzowych,
- badanie przedniego odcinka oka przy użyciu biomikroskopu (lampy szczelinowej),
- badanie przezierności ośrodków optycznych,
- gonioskopia – badanie kąta przesączania wykonujemy wszystkim pacjentom, u których diagnozujemy jaskrę,
- badanie dna oka i diagnostyka chorób oczu,
- badanie ciśnienia wewnątrzgałkowego metodą bezdotykową oraz dotykową (aplanacyjną).
-
Okulary i soczewki
Okulary
Ocenia się, że co trzecia osoba jest zmuszona do noszenia okularów korekcyjnych. W związku z tym zaleca się regularne kontrolowanie wzroku i stanu oczu u okulisty po ukończeniu 40. roku życia.
Oprawki
Oferta zakładów optycznych jest zwykle ogromna i często możemy mieć problem z samodzielnym wyborem oprawek. Co powinniśmy wiedzieć i o czym pamiętać decydując się na zakup okularów?
Zwróć uwagę na:
- indywidualną budowę twarzy
- przy owalnej twarzy zaleca się okulary okrągłe, natomiast przy okrągłej – prostokątne. Nie jest to jednak reguła.
- rozstaw oczu – środek źrenic oczu powinien znajdować się w środku krzywizny soczewek.
- grubość szkieł – nie we wszystkich oprawkach można dokonać montażu szkieł o grubych krawędziach.
- podatność na uczulenia – jeśli jesteś alergikiem niektóre oprawki mogą wywoływać reakcje alergiczne – szukaj oprawek hypoalergicznych
- przeznaczenie okularów – jeśli wybieramy okulary do codziennego noszenia, oprawki powinny być duże, by nie zawężały pola widzenia. Jeśli okulary mają służyć tylko do czytania – oprawki mogą być mniejsze.
Soczewki
Wybór soczewek zależy od wady wzroku pacjenta i przeznaczenia okularów. Soczewki możemy podzielić ze względu na materiał oraz budowę.
Materiał:
- soczewki mineralne – tradycyjne szklane
- soczewki soczewki organiczne – wykonane z tworzyw sztucznych- lekkie, nie tłukące się, o doskonałych właściwościach optycznych. Mało odporne na zarysowania.
- soczewki o wyższym współczynniku załamania – wysoka wartość współczynnika załamania powoduje że są do 40% cieńsze od standardowych
- soczewki poliwęglanowe – lekkie, o bardzo dużej twardości i wytrzymałości mechanicznej. Trudne do rozbicia nawet przy użyciu młotka.
Budowa:
- jednoogniskowe – stosowane do korygowania wady wzroku jednego typu, np. do czytania, albo do dali
- dwuogniskowe – posiadają dwie części o dwóch różnych ogniskowych. Górna część tych soczewek przeznaczona jest do dali, dolna do bliży (czytania). Wadą tych soczewekich jest brak korekcji odległości pośrednich pomiędzy dalą i bliżą. Stosuje się je głównie przy presbyopii (starczowzroczności)
- trzyogniskowe – posiadają trzy segmenty: górny do dali, środkowy do pracy przy komputerze (odległość pośrednia) i dolny do bliży. Stosuje się je głównie przy presbyopii (starczowzroczności)
- połówkowe – posiadają tylko dolną część przeznaczoną do bliży (czytania). Stosuje się je głównie przy presbyopii (starczowzroczności)
- progresywne – to soczewki z tzw. płynną ogniskową zależną od miejsca, przez które patrzymy. Są nowoczesną alternatywą dla soczewek dwu i trzy ogniskowych. Nie maja wyróżnionych segmentów o różnych ogniskowych, są bardziej estetyczne, wyglądają jak soczewki jednoogniskowe. Stosuje się je głównie przy presbyopii (starczowzroczności)
- asferyczne – nie stanowią wycinka sfery, są lżejsze i cieńsze.
- fotochromowe – pod wpływem słońca soczewki zabarwiają przypominając okulary przeciwsłoneczne. Soczewki fotochromowe posiadają zalety okularów przeciwsłonecznych oraz korekcyjnych.
Powłoki
Powłoki stosuje się w celu poprawy jakości szkieł i podniesienia komfortu ich noszenie.
- utwardzająca – zwiększa odporności na zarysowania szkieł organicznych
- stosuje się je zwykle przy pracy z komputerem, oraz jeździe samochodem.
- polaryzująca – zmniejsza odbicia światła, stosowana głownie dla kierowców. absorpcyjna (barwna) – powoduje zabarwienie szkła, nadając jej lekki kolorowy odblask.
- przeciw-UV – nie przepuszcza promieniowania ultrafioletowego.
- antyrefleksyjna (antyodblaskowa) – eliminuje odbicie światła od powierzchni szkieł.
Pamiętaj, to ważne, aby
- Przynajmniej raz w roku badać wzrok i w razie potrzeby zmieniać szkła,
- Nie kupować „gotowych” tanich okularów bez wcześniejszego badania u okulisty – każdy ma inne oczy…
- Nie kładź okularów szkłami do dołu – zabezpiecza to przed porysowaniem szkieł i znacznym pogorszeniem komfortu widzenia.
- Jeśli sądzisz, że okulary są niewłaściwie dobrane lub zrobione zwróć się o pomoc do specjalisty
Soczewki kontaktowe
Soczewki kontaktowe są doskonałą alternatywą dla okularów korekcyjnych a ich popularność stale rośnie. Wpływ na ten stan ma wiele zalet soczewek, między innymi: dobra widoczność w każdych warunkach, nieograniczone przez oprawki pole widzenia, wygoda noszenia oraz brak zmiany wielkości obrazu przy dużej wadzie wzroku. W Polsce nadal około pięciokrotnie rzadziej korzysta się z soczewek niż w krajach wysokorozwiniętych.
Rys historyczny
Szkła kontaktowe zostały wymyślone przez Leonarda da Vinci już w 1508 roku. Rozwój nauki o soczewkach nastąpił w II połowie XIX wieku, kiedy wykonano pierwszą, szklaną soczewkę o dużej średnicy. Prawdziwą popularnością soczewki zaczęły się cieszyć wraz z wynalezieniem hydrożelu. Materiał ten, w stanie suchym ma właściwości twardego szkła, po uwodnieniu staje się miękki i elastyczny.
Podział soczewek
- soczewki korekcyjne – zwykłe sferyczne i toryczne (do korekcji astygmatyzmu) rzadkie: dwuogniskowe , progresywne
- lecznicze – stosowane jako opatrunki w chorobach rogówki (np. po zabiegach operacyjnych, urazach)
- kosmetyczne – soczewki zmieniające kolor oczu lub nadające zabawny wygląd często połączone z funkcją korekcyjną
Czas noszenia
- soczewki jednodniowe- do jednorazowego użycia
- soczewki dziennego użytku – noszone przez 6-14 godzin na dobę
- soczewki do wydłużonego noszenia – mogą być używane bez ściągania przez klika do kilkudziesięciu dni
Typy soczewek
- roczne – przewidywane na okres 6-12 miesięcy – wymagają systematycznego czyszczenia i odbiałczania (oczyszczania z osadu białkowego)
- półroczne, trzymiesięczne – wymagają odbiałczania
- miesięczne, dwutygodniowe, tygodniowe – nie wymagają odbiałczania
- jednodniowe – nie wymagają pielęgnacji, są wygodne, bezpieczne i czyste, ale drogie
Materiał i parametry
Materiał z jakiego są zrobione soczewki ma bardzo duży wpływ na ich komfort noszenia. Od niego zależy: trwałość soczewek, czas noszenia i ew. ryzyko powikłań.
- soczewki hydrożelowe – Stopień uwodnienia i przepuszczalność tlenu to dwa ważne parametry soczewek miękkich. Im wyższy jest stopień uwodnienia tym większa jest przepuszczalność powietrza. Najczęściej spotykane soczewki posiadają stopień uwodnienia od około 30-70%. Ze wzrostem uwodnienia zwiększa się podatność soczewki na zabiałczenie, odwodnienie i absorpcję konserwantów. Dlatego soczewki roczne mają zwykle bardzo mały stopień uwodnienia, natomiast soczewek jednodniowe są wysoko uwodnione. Powierzchowne warstwy oka otrzymują tlen z powietrza atmosferycznego. Ważne jest więc aby przepuszczalność powietrza przez soczewkę była jak najwyższa, szczególnie przy dużych mocach, kiedy soczewka staje się grubsza.
Czasami, decydując się na jeden z możliwych wariantów, potrzebny jest kompromis pomiędzy parametrami i ceną soczewek. - soczewki silikonowe – dodanie tego materiału spowodowało znaczną poprawę przepuszczalności tlenu a co za tym idzie zwiększyło komfort i wydłużyło czas noszenia soczewek
Przeciwwskazania
Generalnie soczewki kontaktowe może nosić każdy, kto ma zdrową powierzchnię oka, ale konieczna jest dbałość o higienę, dyscyplina pacjenta i regularne wizyty u okulisty. Do przeciwwskazań, które powodują, że pacjent nie może nosić soczewek kontaktowych należą: zapalenie spojówek, zespół suchego oka, zaburzenia czucia rogówkowego, a także brak współpracy i strach przed założeniem soczewki na oko. Ocenia się że jedynie około 5-7% procent ludzi nigdy nie będzie mogło stosować soczewek kontaktowych.
Dopasowanie soczewek
Pierwsze założenie soczewek musi być poprzedzone badaniem przez okulistę, który wykluczy choroby mogące być przeciwwskazaniami do noszenia soczewek. Następnie specjalista przeprowadza szereg badań sprawdzających: ostrości wzroku, refrakcję oka ( komputerowe badanie wady wzroku), badanie krzywizny rogówki (keratometria), badanie przedniego odcinka oka w lampie szczelinowej i ocenę wydzielania łez. Pierwsze założenie soczewek odbywa się pod kontrolą specjalisty, który ocenia dokładność dopasowania. Kolejna wizyta u okulisty niezbędna jest po około 2 tygodniach w celu sprawdzenia tolerancji soczewki przez oko. Potem pacjent powinien kontrolować się regularnie co 3 miesiące. Przestrzeganie tych zasad jest podstawą do uniknięcia ewentualnych problemów i komplikacji związanych ze stosowaniem soczewek.
Pielęgnacja
Poniżej znajduje się kilka wskazówek dla osób noszących soczewki kontaktowe:
- myj ręce przed każdym dotknięciem soczewki
- nie dotykaj soczewki paznokciami
- wymieniaj pojemniki do przechowywania soczewek
- za każdym razem zmieniaj płyn w pojemnikach
- czyść soczewki palcem po umieszczeniu każdej oddzielnie w zagłębieniu dłoni
- nigdy nie zakładaj soczewki uszkodzonej (zarysowanej, wyszczerbionej)
- nigdy nie noś soczewek dłużej niż zalecił to specjalista
- jeśli zauważysz jakiekolwiek zaczerwienienie, podrażnienia oka lub pogorszenie widzenia – zdejmij soczewki i skontaktuj się ze specjalistą
- używając krople do oczu pamiętaj, że muszą one posiadać adnotację o możliwości używania ich podczas noszenia soczewek kontaktowych, takie krople nie mogą zawierać konserwantów
Problemy
Zwykle związane są z nieprzestrzeganiem higieny lub niestosowaniem się do zaleceń okulisty, rzadko zdarzają się niezależnie od pacjenta.
Łagodne, ustępujące samoistnie po zdjęciu soczewek to:
- zaczerwienienie oka
- dyskomfort
- łzawienie
- chwilowe pogorszenie widzenia
- swędzenie
- pieczenie
- kłucie
Poważne:
- ubytki nabłonka rogówki
- nacieki rogówki
- zakażenia wirusowe i bakteryjne
Wiele objawów poważnych jak i łagodnych powikłań jest podobnych, dlatego jeśli się pojawią a zwłaszcza jeśli nie ustępują po zdjęciu soczewek natychmiast skontaktuj się z okulistą.
-
Swept Source OCT- tomografia siatkówki i nerwu wzrokowego
Optyczna tomografia koherencyjna, tomografia optyczna z użyciem światła częściowo spójnego (optical coherence tomography, OCT) – metoda odbioru i przetwarzania sygnału optycznego. Przechwytuje ona trójwymiarowe obrazy z rozdzielczością rzędu do mikrometrów, uzyskiwane z optycznie rozpraszających ośrodków (np. tkanek biologicznych). Jest to obecnie standardowa, nieinwazyjna technika obrazowania tkanek oka jak: siatkówka, nerw wzrokowy czy rogówka. Najnowocześniejszym typem OCT dostępnym obecnie na rynku jest SS-OCT (technologia Swept Source) pozwalająca na obrazowanie również naczyniówki (struktury leżącej poniżej siatkówki w gałce ocznej). Urządzenie to jest aktualnie niezbędnym narzędziem pracy badaczy – retinologów (okulistów zajmujących się schorzeniami siatkówki). Badanie prowadzone z użyciem tego urządzenie pozwala nie tylko skrócić przebieg badania, co zwiększa komfort pacjenta, ale przede wszystkim dzięki nowym rozwiązaniom technicznym pozwala na dużo dokładniejsze i pełniejsze postawienie diagnozy, często bez dodatkowych badań. Badanie z wykorzystaniem tego sprzętu jest wykorzystywane we wczesnej diagnostyce schorzeń takich jak jaskra, zwyrodnienie plamki (AMD), zmiany cukrzycowe w siatkówce oka, otwór w plamce, obrzęk plamki czy nowotwory oka. Schorzenia te mogą nieuchronnie prowadzić do utraty wzroku, stąd tak ważna jest ich wczesna i precyzyjna diagnostyka. Badanie to pozwala również monitorować wyniki leczenia tych chorób.

- do diagnostyki jaskry
Jaskra jest chorobą, która może doprowadzić w sposób podstępny do całkowitej i nieodwracalnej ś Badanie pozwala na ocenę włókien nerwowych wokół tarczy nerwu wzrokowego oraz kompleks komórek GCC. Dzięki temu można rozpoznać jaskrę zanim dojdzie do uszkodzenia nerwu wzrokowego i pojawienia się ubytków w polu widzenia. - do diagnostyki obrzęku plamki
Obrzęk plamki związany jest ze schorzeniami okulistycznymi jak:- retinopatia cukrzycowa
- zakrzep żyły środkowej siatkówki
- zakrzep gałęzi żyły środkowej siatkówki
- stany zapalne siatkówki
- teleangiektazje okołodołkowe
- zespół Irvina – Gassa
Na podstawie OCT można zakwalifikować pacjentów do leczenia iniekcjami wewnątrzgałkowymi preparatów sterydowych i anty-VEGF (Lucentis, Eylea) i monitorować przebieg leczenia.
- do diagnostyki AMD
Przyczyną zwyrodnienia plamki związanego z wiekiem (AMD) są nieodwracalne zmiany zachodzące w obrębie plamki żółtej, centralnego obszaru siatkówki oka odpowiedzialnej za tzw widzenie centralne.
Na podstawie wyniku badania angiografii fluoresceinowej i OCT można zakwalifikować pacjentów do leczenia iniekcjami wewnątrzgałkowymi preparatami anty-VEGF (Lucentis i Eylea) i monitorować przebieg leczenia. - do diagnostyki proliferacji szklistkowo-siatkówkowych (PVR)
Na podstawie wyniku badania OCT można zakwalifikować pacjentów do leczenia chirurgicznego – pars plana witrektomia (ppV) i monitorować przebieg stan siatkówki po zabiegu. - do diagnostyki tylnego odłączenia ciała szklistego (PVD)
Ostre tylne odłączenie się ciała szklistego, proces związany z wiekiem, spowodowany przez rozpływ ciała szklistego może być przyczyną odwarstwienia siatkó Według szacunków u 15% pacjentów z ostrym PVD dojdzie do wytworzenia się otworu w siatkówce, ale u większości nie rozwinie się odwarstwienie siatkówki. - do diagnostyki idiopatycznego otworu w plamce
Jak nazwa wskazuje główną przyczyną upośledzenia widzenia jest powstanie ubytku- otworu w siatkówce centralnej tj. w plamce. Nie leczony otwór w plamce w większości przypadków doprowadza do tak znacznego obniżenia ostrości widzenia iż uniemożliwia to prawidłowe funkcjonowanie oka tj. czytanie, oglądanie telewizji itp. Ostrość widzenia w nie leczonym otworze w plamce może obniżyć się nawet do poziomu możliwości rozróżniania kształtu np. dłoni z odległości tylko jednego metra. Postęp schorzenia w czasie jest równoznaczny z nieodwracalnym powiększaniem się wielkości otworu- ubytku w siatkó Schorzenie może samoistnie się zatrzymać w początkowym stadium rozwoju, co jednak zdarza się rzadko. Na podstawie wyniku badania OCT można zakwalifikować pacjentów do leczenia chirurgicznego – pars plana witrektomia (ppV).
- do diagnostyki jaskry
-
Angiografia fluoresceinowa
Angiograf najnowszej generacji pozwoli na użycie mniej intensywnego światła emitowanego przez lampę błyskową aparatu w trakcie wykonywania badania, co jest mniej męczące dla pacjenta przy równocześnie wyższej jakości zdjęć. Dzięki zastosowaniu obiektywów szerokokątnych na jednym zdjęciu jest większe pole obrazu, co skraca czas badania
Jest to wysoko specjalistyczna, polegająca na obrazowaniu i seryjnym fotografowaniu dna oka, po dożylnym podaniu środka kontrastującego- fluoresceiny. Metoda ta pozwala na wczesne i dokładne rozpoznanie większości schorzeń siatkówki, naczyń krwionośnych i nerwu wzrokowego. Otrzymujemy informacje na temat krążenia siatkówkowego i naczyniówkowego, szczelności naczyń i prawidłowości nabłonka barwnikowego siatkówki oraz ewentualnych patologii.
-
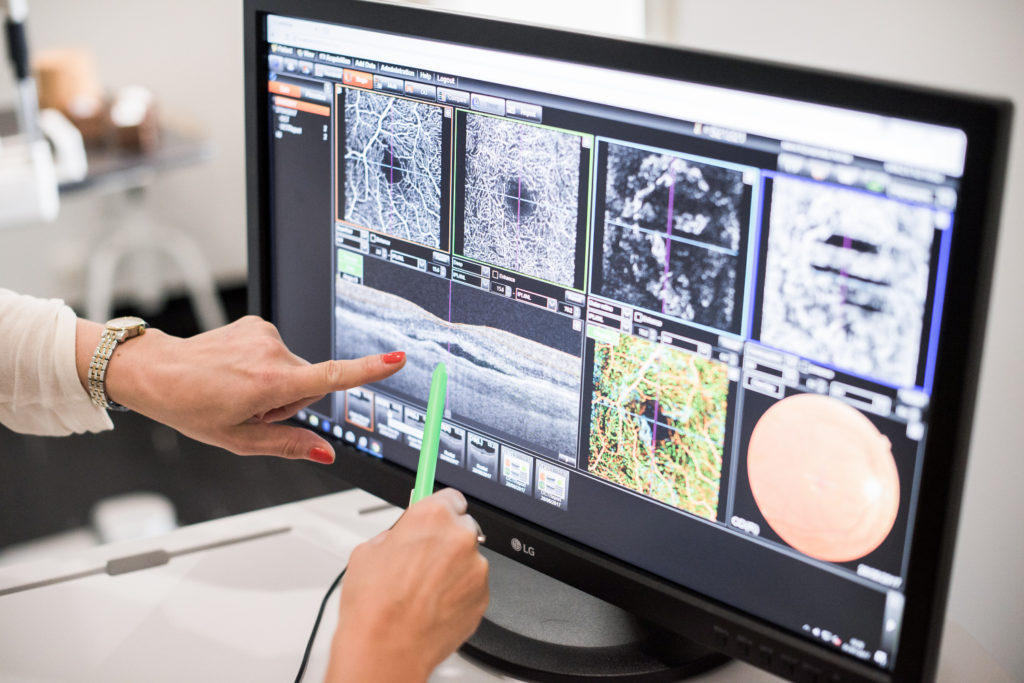
Angio-OCT
Angio OCT to najnowsza nieinwazyjna metoda obrazowania mikrokrążenia w siatkówce, choriokapilarach oraz w naczyniówce. W przeciwieństwie do tradycyjnych metod obrazowania naczyń takich jak angiografia fluoresceinowa oraz indocyjaninowa Angio Oct nie wymaga podania barwnika, ani specjalnego przygotowania. Dlatego jest badaniem, które może być bardzo przydatne u pacjentów wymagających regularnej kontroli i obserwacji mikrokrążenia oraz u osób, które mają liczne obciążenia internistyczne i przeciwwskazania do podania fluoresceiny czy indocyjaniny. Badanie jest całkowicie nieinwazyjne i bezkontaktowe. Bezpieczne także w diagnostyce kobiet w ciąży i dzieci.
Główne wskazania do badania angio-OCT:
- zwyrodnienie plamki związane z wiekiem (AMD)
- retinopatia cukrzycowa
- zakrzep żyły środkowej siatkówki
- zator tętnicy środkowej siatkówki
- centralna surowicza chorioretinopatia (CSR)
- znamiona barwnikowe naczyniówki
- neuropatia jaskrowa.
Dodatkowo wzrasta zainteresowanie obserwacją mikrokrążenia wokół nerwu wzrokowego w jaskrze oraz innych chorobach nerwu II.
-
Lasery w chorobach siatkówki
Promieniowanie laserowe wykorzystywane jest do leczenia wielu schorzeń narządu wzroku. Zabiegi laserowe są niebolesne i obciążone stosunkowo niewielkim ryzykiem powikłań, nie wymagają hospitalizacji, jak również długiej rekonwalescencji.
Według najnowszych doniesień naukowych najkorzystniejsze efekty z jednoczesnym najwyższym bezpieczeństwem dla pacjenta osiągane są przy użyciu lasera o emisji długości fali w zakresie światła żółltego (577nm). Przy takim typie lasera wiązka ogniskowana jest w wewnętrznych warstwach siatkówki czyli tam gdzie toczy się choroba. Przechodząc przez warstwy siatkówki położone płycej nie uszkadza ich (jak to miało miejsce we wcześniejszych typach laserów).
W jakich chorobach wykorzystujemy Laser 577 nm?
– do leczenia zmian cukrzycowych siatkówki tzw. retinopatii cukrzycowej.
Retinopatia cukrzycowa jest chorobą, która może doprowadzić w sposób podstępny do całkowitej i nieodwracalnej ślepoty. Im dłużej trwa cukrzyca tym większe jest ryzyko wystąpienia retinopatii. W momencie rozpoznania cukrzycy zmiany na dnie oka stwierdzane są u 5% pacjentów, po 10 latach choroby zmiany występują u 40-50% pacjentów, a po 20 latach trwania cukrzycy u ponad 90% pacjentów rozpoznawana jest retinopatia cukrzycowa i inne zmiany w narządzie wzroku . Dlatego bardzo ważne jest, aby każdy pacjent z cukrzycą był pod stałą kontrolą okulistyczną. Wcześnie wykryte i leczone laserowo zmiany cukrzycowe w siatkówce mogą skutecznie uchronić pacjenta przed utratą wzroku.
Retinopatia cukrzycowa powodowana jest zmianami w najmniejszych naczyniach siatkówki, tzw. naczyniach włosowatych. Może dojść do ich zamknięcia i braku przepływu krwi lub wzrostu ich przepuszczalności. W przypadku zatkania naczyń dochodzi do niedokrwienia siatkówki i następnie rozwoju nieprawidłowych naczyń o słabych ścianach, które pękając powodują krwotoki. Powoduje to w dalszym etapie rozplem tkanki łącznej i pogarszanie widzenia.
Wzrost przepuszczalności naczyń powoduje przeciek składników krwi do siatkówki. Taki przeciek krwinek czerwonych powoduje krwotok, przeciek osocza daje obrzęk siatkówki, a wysięk w obrębie siatkówki jest objawem przecieku i odkładania lipidów i białek osocza krwi.
Podstawę leczenia retinopatii cukrzycowej stanowi obecnie fotokoagulacja siatkówki. Wykonuje się fotokoagulację ogniskową, dotyczącą tylko okolicy przecieku z naczyń lub panfotokoagulację, w trakcie której kilka tysięcy ognisk laserowych wykonywanych jest na całej powierzchni siatkówki z ominięciem centralnej jej części, tzw. plamki żółtej. Dzięki temu można zachować dobre widzenie centralne i nie dopuścić do utraty widzenia.– w profilaktyce odwarstwienia siatkówki, w zmianach zwyrodnieniowych i otworach siatkówki w krótkowzroczności
Zmiany zwyrodnieniowe oraz otwory siatkówki pojawiają się wraz z upływem lat, a ich częstość narasta w przypadku towarzyszącej krótkowzroczności lub po urazach oka. Jeżeli są nie leczone płyn z ciała szklistego może przedostać się przepływając przez nie pod siatkówkę co powoduje jej uniesienie i odwarstwienie. Laseroterapia w prosty i skuteczny sposób może zapowiedz odwarstwieniu siatkówki.
W takich przypadkach wykonanie zabiegu polega na otoczeniu zmian licznymi ogniskami koagulacji i wytworzeniu blizny, która „skleja” siatkówkę z podłożem i nie pozwala się jej odwarstwić. Zabieg może być wykonany tylko wtedy gdy siatkówka jeszcze przylega, jeśli siatkówka jest odwarstwiona nie ma kontaktu z podłożem i jedyną możliwością leczenia w takim przypadku jest zabieg chirurgiczny. Dlatego tak ważne jest nie lekceważenie okresowych badań dna oka zwłaszcza osób z krótkowzrocznością oraz wszelkich objawów mogących sugerować odwarstwienie siatkówki.
Pamiętaj jeżeli jesteś krótkowidzem, masz męty, błyski lub zasłonę przed okiem koniecznie zgłoś się do okulisty.
– leczenia zmian zakrzepowych żył siatkówki.
Zakrzep żyły środkowej siatkówki lub jej odgałęzień jest zwykle powikłaniem chorób układu krążenia i chorób metabolicznych. Najczęstsze z nich to nadciśnienie tętnicze, zaburzenia rytmu serca oraz wzrost poziomu cholesterolu. Zmiany zakrzepowe żył siatkówki powstają nagle, powodując osłabienie ostrości wzroku.
Zakrzep prowadzi bardzo często do poważnej utraty ostrości wzroku, a w niektórych przypadkach nawet do ślepoty. Laseroterapia pozwala na powstrzymanie spadku ostrości wzroku poprzez zmniejszenie obrzęku plamki żółtej, czyli tej części siatkówki, która jest odpowiedzialna za ostre widzenie. Leczenie przy użyciu lasera zapobiega także powstawaniu nowych, niepełnowartościowych naczyń krwionośnych, o kruchych ścianach. Pojawienie się tych naczyń prowadzi zwykle do powstania jaskry oraz wylewów krwi do ciała szklistego, a w konsekwencji, także do upośledzenia widzenia.– do wykonywania laserowych zabiegów w jaskrze:
Wykonujemy zabieg zwany trabekuloplastyką, polegający na zrobieniu „mikrootworków” w beleczkowaniu kąta przesączania, dzięki czemu ułatwiany jest odpływ cieczy wodnistej z gałki ocznej i obniżane jest ciśnienie wewnątrzgałkowe. Zabiegi te wykonywane są u pacjentów z jaskrą, u których nie wystarcza leczenie farmakologiczne a nie kwalifikują się jeszcze do leczenia chirurgicznego.
-
Iniekcje dogałkowe anty-VEGF
Leczenie za pomocą iniekcji dogałkowych (anty-VEGF) preparatami Lucentis i Eylea:
- zwyrodnienia plamki związanego z wiekiem – AMD,
- retinopatii cukrzycowej,
- zakrzepów żył siatkówki,
- CNV w przebiegu krótkowzroczności.
- idiopatycznej CNV
-
Zabiegi okulistyczne
Wykonujemy zabiegi:
Zabiegi z zakresu przedniego odcinka gałki ocznej:
- Gradówka,
- Skrzydlik,
- Entropion,
- Ectropion,
- Blepharoplastyka,
- Tarsorafia.
Operacje zmian powiek oraz spojówki z zabiegami rekonstrukcyjnymi:
- brodawczaki,
- róg skórny,
- torbiele,
- kępki żółte,
- zmiany barwnikowe.
-
Lasery w jaskrze i zaćmie wtórnej
Laser do leczenia zaćmy wtórnej
Optimis II łączy w sobie laser YAG i lampę szczelinową klasy premium, oferując kompaktową, kompleksową konstrukcję dedykowaną zabiegom kapsulotomii i iridotomii.
Cechy kluczowe:
- Wysokiej jakości optyka do oglądania zarówno segmentów przednich, jak i tylnych.
- Wysokowydajna wnęka laserowa z profilem laserowej wiązki Gaussa dla optymalnego efektu fotodysrupcji i precyzyjnej aplikacji przy minimalnych poziomach energii.
Profil laserowej wiązki Gaussa umożliwiający wysoce precyzyjną dysrupcję najdrobniejszych i najtwardszych struktur przy minimalnym poziomie energii. Wbudowana w wysokiej jakości lampę szczelinową typu Zeiss Optimis II zapewnia doskonałą widoczność zarówno w komorze przedniej, jak i tylnej. Wyposażony jest w źródło światła LED zapewniające ostre, jasne i jednorodne oświetlenie.
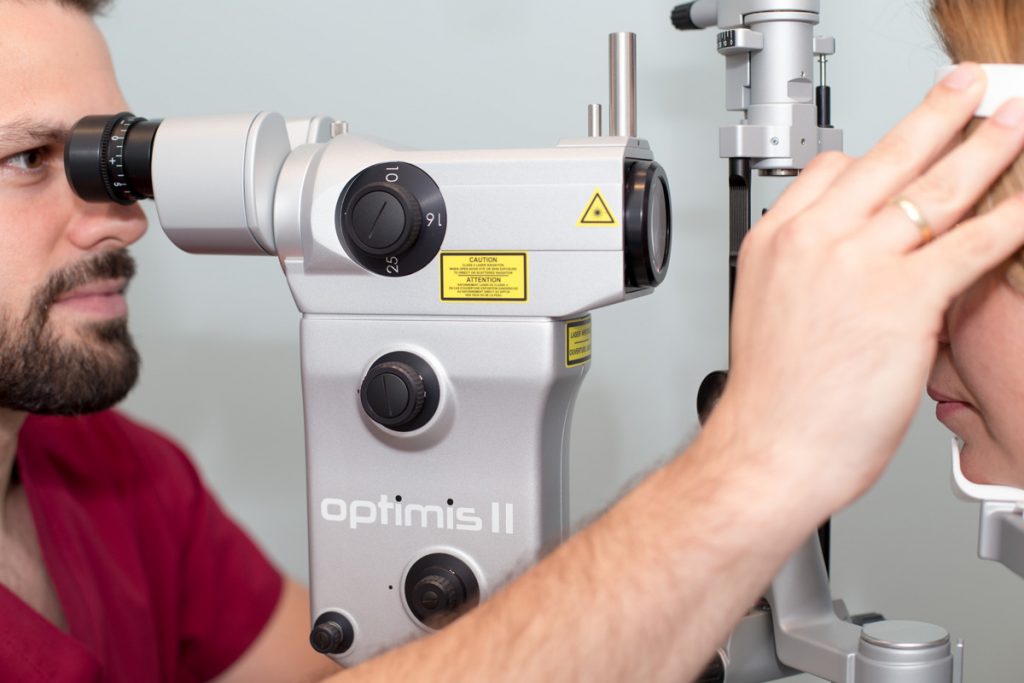
Laser do leczenia jaskry
Irydotomia laserowa jest zabiegiem w jaskrze z wąskim, zamykającym się kątem przesączania. Wykonuje się ją w oczach, w którym zagraża całkowite zamknięcie się kąta przesączania, co może doprowadzić do ostrego ataku jaskry, połączonego z bardzo wysokim ciśnieniem w oku.
Irydotomia laserowa polega na przecięciu tęczówki, w celu stworzenia swobodnej drogi przejścia dla cieczy wodnistej z komory tylnej do przedniej.
Kwalifikacja do zabiegu jest stwierdzenie dodatniej „próby ciemniowej”, uzyskanej przy pomocy aparatu SL-OCT, w którym obserwować można cały kąt przesączania, jego szerokość, położenie tęczówki względem rogówki oraz zmianę szerokości tego kąta pod wpływem poszerzania się źrenicy w ciemności.
Wczesne wykonanie irydotomii laserowej zapobiega tworzeniu się zrostów w przednim odcinku oka (bardzo często występujących w trakcie zamykania się kąta). Brak zrostów, wczesna i prawidłowo wykonana irydotomia laserowa pozwala odstawić leczenie farmakologiczne, pozostawiając pacjentowi jedynie konieczność systematycznej kontroli u lekarza specjalisty.
-
USG oka
Badanie ultrasonograficzne oka posiada dwie różne prezentacje . Prezentacja A-USG A (A od amplituda), oraz prezentacja B (USG B) pozwalają na bardzo precyzyjny opis licznych patologii, których nie da się często zobaczyć podczas rutynowego badania okulistycznego z powodu braku przezierności ośrodków optycznych oka(zaćma, przymglenie rogówki, krwotok do ciała szklistego i inne).
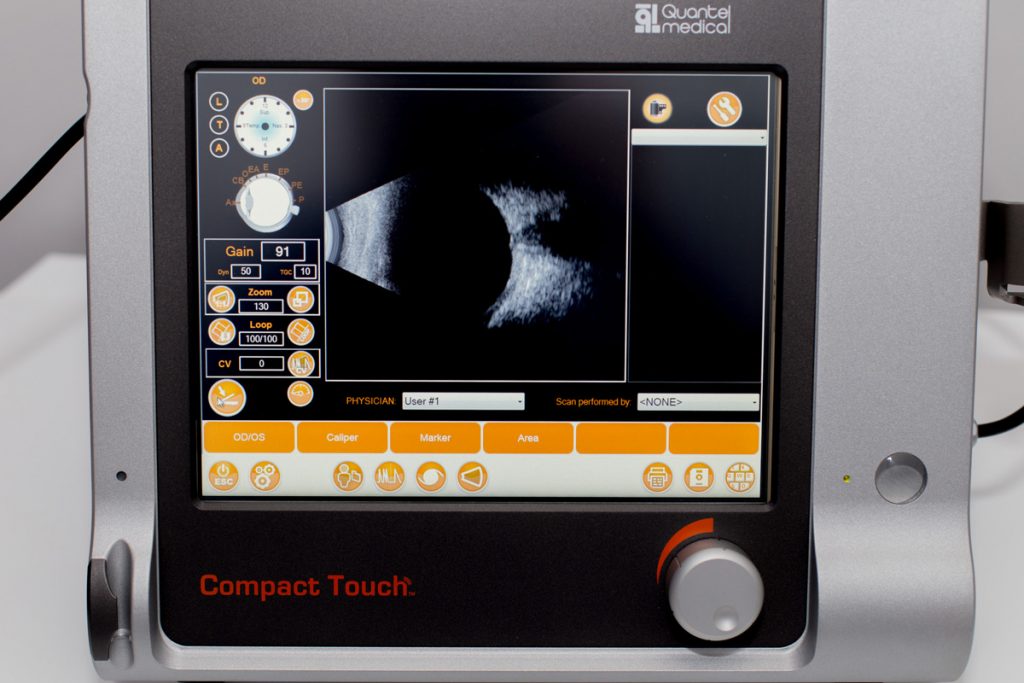
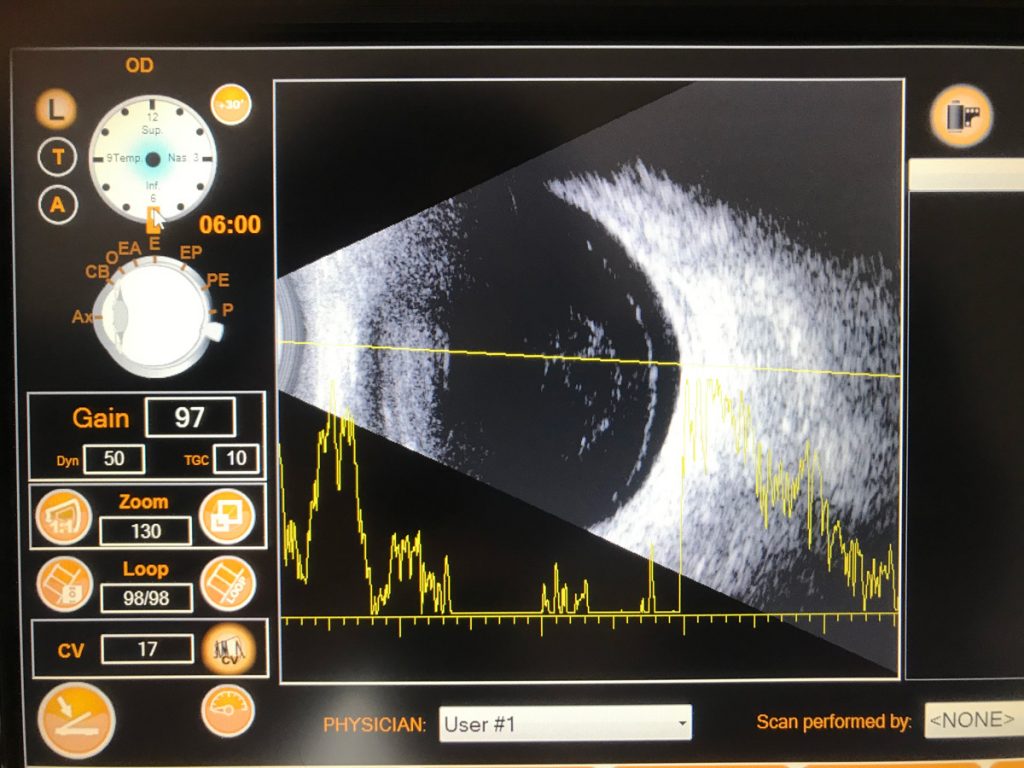
Badanie USG oka wykonuje się w diagnostyce:
- Odwarstwienia lub rozwarstwienia siatkówki
- Obecności mętów w ciele szklistym
- Podejrzenia ciał obcych wewnątrzgałkowych
- Pomiaru długości gałki ocznej w krótkowzroczności
- Guzów wewnątrzgałkowych- zarówno siatkówki jak i naczyniówki
- Krwotoku do gałki ocznej
- Stanach zapalnych wnętrza gałki ocznej
- Po urazach
- Retinopatii cukrzycowej
- Patologii nerwu wzrokowego
- Patologii mięśni w oftalmopatii tarczycowej
- Mocy wszczepianej sztucznej soczewki (przed operacją zaćmy)
